Evoluzione e sviluppo della COVID 19
 EVOLUZIONE E SVILUPPO DELLA MALATTIA COVID 19
EVOLUZIONE E SVILUPPO DELLA MALATTIA COVID 19Gli stadi
della malattia: dal contagio, all'incubazione, ai sintomi, alle complicazioni.
Come noto,SARS-CoV-2 è un virus a RNA geneticamente
collocato all’interno del genus Betacoronavirus. A seguito dell'infezione
con SARS-CoV-2 alcuni individui infetti possono rimanere asintomatici o sviluppare solo lievi sintomi riferibili alle vie aeree superiori, altri sviluppano polmonite e sindrome da distress respiratorio acuto (ARDS)
che possono richiedere intubazione in terapia intensiva e ancora
causare complicazioni con esito infausto.Il primo stadio di Covid-19 è caratterizzato dall’infezione delle vie respiratorie superiori (con sintomi quali tosse, mal di gola, accompagnati da febbre, affaticamento e dolore muscolare, mentre nausea o vomito e diarrea sono poco frequenti nello stadio iniziale di malattia). L’infezione precede di circa 5-6 giorni l'insorgenza dei sintomi con un intervallo di confidenza del 95% compreso tra 2 e 14 giorni.
Il secondo stadio è caratterizzato dall’insorgenza di dispnea e polmonite.
Il terzo stadio è caratterizzato dalle complicazioni, quali i sintomi della sindrome da distress respiratorio acuto (ARDS) che negli studi già effettuati viene riportata intorno al 9° giorno (8-14 giorni), la ventilazione meccanica a 10,5 giorni (7-14) e l'ammissione in terapia intensiva a 10,5 giorni (8-17).
Le complicazioni più frequentemente riportate sono state ARDS, danno cardiaco e renale acuto, sepsi e infezioni secondarie.
Il quarto stadio è caratterizzato da exitus o guarigione. La mortalità è associata all'età avanzata, alla presenza di comorbidità (ipertensione, diabete, malattie cardiovascolari, malattie respiratorie croniche e tumori), maggiore gravità di malattia, peggioramento dell'insufficienza respiratoria, elevati livelli di D-Dimero e proteina C reattiva, bassa conta linfocitaria e infezioni.
Meccanismi molecolari e risposta del sistema immunitario
Per quanto concerne la risposta immunitaria, gli anticorpi IgG indotti da altri coronavirus comuni, o da SARS-CoV e MERS, non riconoscono questo nuovo virus. Di conseguenza, nessun anticorpo IgG specifico è stato rilevato contro la glicoproteina S nelle prime fasi dell'infezione, cioè prima di una risposta adattiva.Secondo alcuni studi cinesi gli anticorpi IgM specifici per SARS-CoV-2 compaiono circa 8-12 giorni dopo l'insorgenza dell'infezione e svaniscono verso la fine della 12asettimana.
La risposta anticorpale IgG inizia a comparire simultaneamente o subito dopo. Le IgG persistono più a lungo e potrebbero essere protettive. Infatti, la maggior parte dei dati sierologici attualmente disponibili in letteratura si riferisce ai pazienti esaminati principalmente nella fase acuta della malattia, correlando con la carica virale e la gravità dei sintomi, ma i dati sono insufficienti per stabilire con esattezza la durata dei titoli anticorpali.
L'efficacia di IgG specifiche e il loro ruolo nel limitare la diffusione virale possono essere assunti indirettamente da osservazioni che dimostrano che il plasma proveniente da soggetti con pregressa infezione da SARS-CoV-2 ha mostrato un'efficacia terapeutica se trasfuso passivamente ai pazienti con infezione attiva.
Come evolve la malattia da SARS-CoV-2
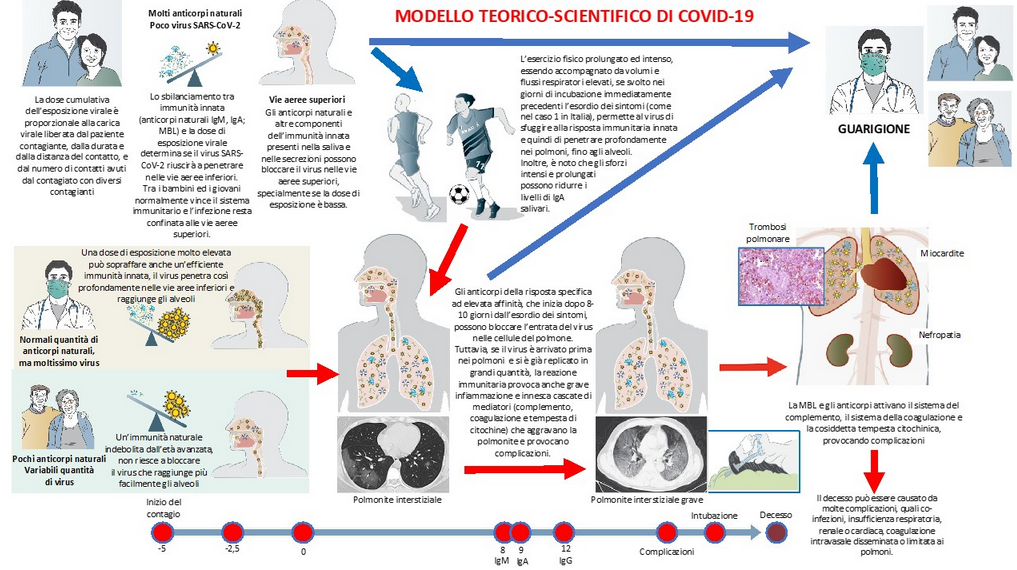
Secondo gli autori l'equilibrio tra la dose cumulativa di esposizione virale e l'efficacia della risposta immunitaria innata locale (anticorpi IgA, IgM, MBL) è cruciale nell’evoluzione della malattia da Covid-19. Se SARS-CoV-2 elude il blocco dell’immunità innata e si diffonde dalle vie aeree superiori agli alveoli nelle prime fasi dell’infezione, può replicarsi senza resistenza locale, causando polmonite e rilasciando elevate quantità di antigeni.In particolare, è stato ipotizzato che l’esercizio fisico intenso e l’aria ad alto flusso nei giorni di incubazione e nelle prime fasi di Covid-19, faciliti la penetrazione diretta del virus alle vie aeree inferiori e agli alveoli. Ciò consente al virus di eludere i meccanismi di difesa della mucosa delle vie aeree superiori negli atleti giovani e sani. La risposta immunitaria adattiva ritardata e forte (anticorpi IgM e IgG ad alta affinità) che ne consegue, provoca una grave reazione infiammatoria, innescando il rilascio di mediatori (fattori della coagulazione, citochine e complemento) inducendo complicazioni che spesso richiedono il ricovero in terapia intensiva.
Ovviamente questo modello ha diverse implicazioni per la prevenzione, la diagnosi e la terapia di COVID-19.
A cura di: Cristina Stasi, Centro Interdipartimentale di Epatologia CRIA-MASVE, Dipartimento di Medicina Sperimentale e Clinica, AOU CareggiPer saperne di più:
|
|
The First, Comprehensive Immunological Model of COVID-19:
Implications for Prevention, Diagnosis, and Public Health Measures Matricardi, P.; Dal Negro, R.; Nisini, R. Preprints 2020, 2020040436. |
Fondazione ONLUS "Attilia Pofferi" - Codice Fiscale: 01161140478 - Pistoia, Largo San Biagio 109 - Tel. 0573358384
Largo San Biagio, 109 - 51100 Pistoia (PT) - Tel. 0573 35 83 84 - Cell. 345 67 15 109 - Email: info@fondazionepofferi.org
Note legali / Privacy / Cookie (Cambia consensi) - Realizzazione siti web by TimeforWeb
